保存的治療、各疾患の予防として重要となるのは運動療法と食事療法です。
運動療法と食事療法の重要性は年々、高まっています。
医師がそれらに対して、十分な知識と関心をもつことの重要性が説かれている内容を目にすることも年々増えている印象があります。
そんな中で、この2つの分野の専門家と言えば、一般的に以下の職種となります。
- 食事療法の専門職→栄養士(管理栄養士)
- 運動療法の専門職→理学療法士・作業療法士
食事と運動は共に、日常生活で何気なく取り入れられていますが、〇〇療法という名称の通り、そんな当たり前のことを治療として医療現場で活用することに特化した職種となります。
運動療法はデメリットに対してメリットが大きく、広範囲に効果があることから、時にマジックピル、ミラクルピルといった表現が使われることがあります。

今日はそんな運動療法について軽く綴っていきたいと思います。
1.運動不足の弊害とは?
運動不足によるデメリットの究極は?
そもそも運動不足によるデメリットにはどういったものがあるのでしょうか。
これに関しては、皆さんも普段から目にすることも多いと思います。
実際に、運動不足のデメリットを上げると本当にきりがありません^^;
そんな中でも、少し例を挙げたいと思います。
人にとって一番のデメリットとは何だと思いますか?
私は人(生物)にとって究極に悪いこと、デメリットとは”死亡すること”だと思います。

そうした最悪のデメリット部分である、”死亡率”を指標にみても運動不足が関与することがわかっています。
運動不足は喫煙と同レベルの死亡負担?
最も評価の高い世界五大雑誌の一つであるLancetを参照すると、運動不足は喫煙と同じくらいに死亡負担の大きい因子と言われています。

非伝染性疾患による年間死亡者数3,600万人のうち、運動不足と喫煙はそれぞれ約500万人の原因になっているそうです。
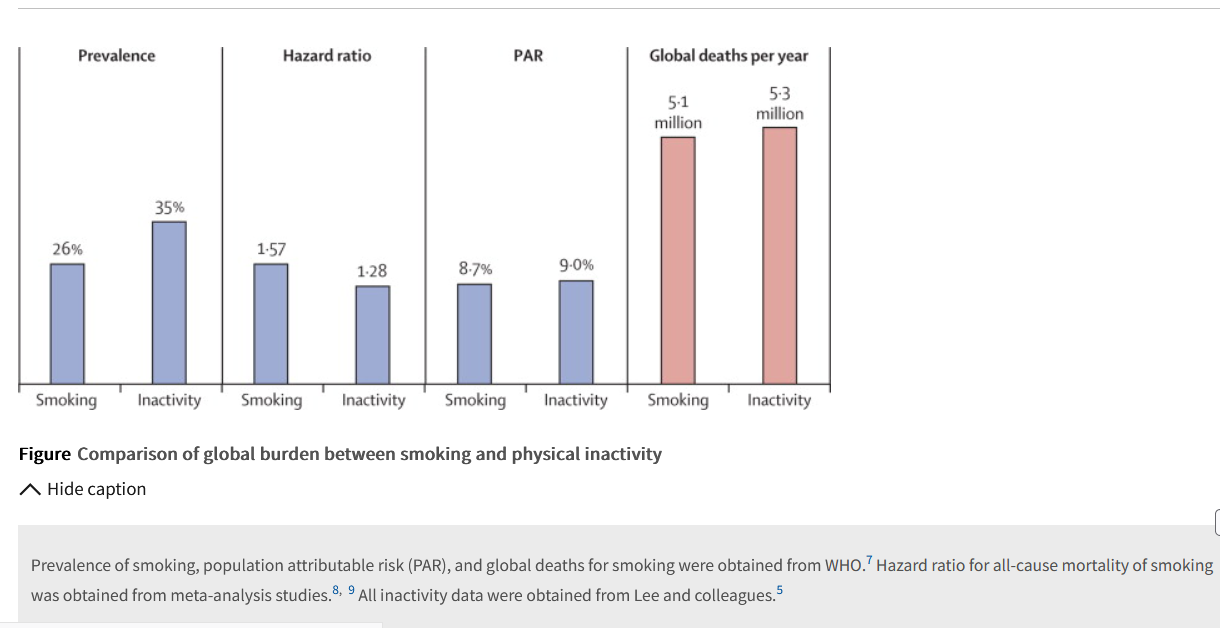
(Chi Pang Wen et al:Stressing harms of physical inactivity to promote exercise.Lancet. 2012 Jul 21;380(9838):192-3より引用。)
また、運動不足のリスクを具体的な数値で少しご紹介すると、1日15~30分の早歩きを怠ると、癌・心臓病・脳卒中・糖尿病のリスクが20~30%高まると言われています。
寿命に関しては3~5年縮まるとされています。
運動不足は現代人の国民病?
非常に問題視されている”運動不足”ですが、それに該当する人は非常に多いことが懸念されています。
特にアジア諸国に関しては、運動不足の国民有病率が80%にも上るといった報告もあるようです。
(参照:Chi Pang Wen et al:Stressing harms of physical inactivity to promote exercise.Lancet. 2012 Jul 21;380(9838):192-3)
緊急でないけど、重要なことというのは後回しにされやすいと言われますが、運動はまさにそれに該当します。
運動不足の人ほど少しの改善で大きな恩恵あり。
ただ、少し楽観的に捉えていただきたいのは、こうした危険があるのと同時に、運動による健康増進は、運動不足の人が1日あたり最初に15~29分間運動した場合に最も大きいことも報告されています。
そのため、少ない時間だから意味がないと考えずに、むしろ普段、運動不足の人ほど、ちょっとした運動の追加で大きなメリットを享受することができるのです。
2.運動療法の原則とは?
そんな単純な運動不足の解消のみならず、運動療法には、治療薬のように”運動を処方する”といった考えがあります。
運動療法の原則とは?
そうした運動を処方する場合の運動療法の原則といったものも存在します。
それがFITT-VPです。
これは頭文字を合わせたものになりますが、内訳は以下のようなものです。
↓
- F→Frequency:頻度
- I→Intensity:強度
- T→Time:時間
- T→Type:種類
- V→Volume:運動量
- P→Progression/Revision:漸増/改定
運動の種類は大きく分けると、有酸素運動とレジスタンストレーニングがあります。
それらに2つの運動方法に対して、これらの項目を個別に設定していきます。
これらの項目は、当然ながら「何を目的にするか」で設定値は変わってきます。
この辺の細かい部分に関しては、また追ってご紹介していきたいと思います。
3.運動での注意点とは?
運動はオーダーメイドが理想。
先ほどご紹介した通り、理想を言うと運動はその人にあった運動を行うことが一番良いものです。
というのも、普段私がブログで紹介しているような運動器のリハビリでもそうですが、運動の良し悪しというのは人によって異なる場合があるからです。

運動器のリハビリでも、あるあるなのが、患者さんの中で、「この前、この体操が良いといっていたのでやってみました。」といった中にはその人にとっては少し危険な場合の体操が混じっている時があります。
また実際に「YouTubeやTVでこんな体操が良いといっていたので、やってみたら逆に痛くなりました」といった報告を受けることもしばしば……。
この問題は難しいですよね。
せっかく頑張っているのに、逆に悪くしてしまっているのをみてしまうと非常に勿体ないですもんね。

また注意したいのが、運動は確かに良いものですが、人によっては禁忌となる場合もあるということです。
運動禁忌の例。
例を挙げると、心リハの分野で言うと、レジスタンストレーニングは
- 不安定狭心症。
- 代償されていない心不全。
- コントロールされていない不整脈。
- 重篤な肺高血圧症。(平均肺動脈圧>55mmHg)
- 重症で症状のある大動脈弁狭窄症。
- 急性心筋炎、心内膜炎、心外膜炎。
- コントロールされていない高血圧。(>180/110mmHg)
- 急性大動脈解離。
などが禁忌となります。
(参照:心血管におけるリハビリテーションに関するガイドライン(2021年改訂版))
運動量の増やしすぎはケガの原因にもなる。
それ以外にも、私の過去ブログでもご紹介しましたが、運動量を増やすことで、どうしても避けて通れない問題が筋骨格系の損傷リスクが上がるということです。
(参照:Jennifer M Hootman et al:Epidemiology of musculoskeletal injuries among sedentary and physically active adults.Med Sci Sports Exerc. 2002)
私はこういった筋骨格系、いわゆる運動器のリハビリを専門としていますが、こういったリスクに対しての管理方法や注意点というのは本当に尽きません。
運動は大きな副作用なく、多くのメリットを得られることが特徴としてあげられますが、この筋骨格系の傷害リスクがあがることは運動の副作用の一つであると言えます。
それこそこの筋骨格系の問題は、個別性の大きいところなので、運動器リハビリも当然ながら、オーダーメイドの運動処方が大事になってきます。
時にはそうした個別性にも焦点をあてたりしながら、引き続きブログを綴っていきます。
今日は、触り程度だけですが、原点に立ち戻り、”運動療法”についてのご紹介でした。


